Урогенитальные инфекции – группа заболеваний, при которых происходит воспаление органов мочеполовой системы в результате инфицирования патогенными микроорганизмами.
Эти заболевания передаются половым путем.

Список возбудителей урогенитальных инфекций
Возбудителями могут быть бактериальная, грибковая флора, протисты или вирусы.
Чаще всего болезни вызывают бактерии или вирусы.
Список бактериальных урогенитальных инфекций:
- сифилитическая;
- хламидийная;
- уреаплазменная;
- микоплазменная;
- гонококковая.
Сифилис вызывают бледные спирохеты.
Это одна из наиболее опасных инфекций.
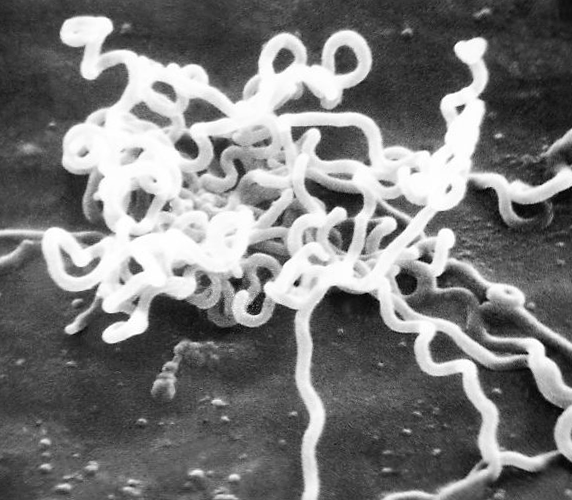
Она передается не только половым, но также парентеральным, бытовым и вертикальным путем.
Болезнь начинается с локального воспаления, при котором очаг располагается в зоне наружных половых органов.
Спустя месяц после появления первых симптомов происходит диссеминация инфекции.
Она распространяется по всему организму.
Воспаляется кожа, внутренние органы.
Часто происходит поражение нервной системы.
Хламидийную инфекцию вызывает хламидия трахоматис.
Этот микроорганизм уникален тем, что может паразитировать лишь внутриклеточно, подобно вирусам.
Он является энергетическим паразитом.
Потому что собственного энергетического обмена не имеет, и вынужден использовать АТФ (аденозинтрифосфорную кислоту) клетки-хозяина.
Хламидии – наиболее частые возбудители мужского и женского бесплодия.
Потому что эти патогены чаще всего провоцируют рубцовые процессы.
В результате длительного течения инфекции происходит рубцевание фаллопиевых труб, эндометрия у женщин, семявыносящих протоков и придатков яичек у мужчин.
Эта инфекция может вызывать воспаление не только урогенитального тракта, но также глаз, горла, прямой кишки.
Уреаплазмы и микоплазмы относятся к бактериям, которые не всегда вызывают воспалительные процессы в организме человека.
Они могут колонизировать структуры урогенитального тракта.
При этом больших популяций эти бактерии не достигают, и могут годами не вызывать никаких симптомов.
В связи с этим фактом многие авторы относят бактерий рода Микоплазма к представителям условно-патогенной флоры.
Тем не менее, большинство венерологов, обнаружив эти микроорганизмы в мочеполовой системе пациента, тут же назначат лечение.
Потому что:
- популяция бактерий может в любой момент увеличиться, что чревато воспалительным процессом;
- даже при субклиническом течении инфекции пациент заражает других людей;
- у женщин в случае наступления беременности часто происходит обострения заболевания с риском самопроизвольного аборта;
- при рождении ребенка от женщины с микоплазмозом или уреаплазмозом у новорожденного возможны поражения бронхолегочной или центральной нервной системы;
- повышается риск инфекционных осложнений инвазивных диагностических и лечебных манипуляций;
- возрастает риск бактериальных суперинфекций, в том числе вероятность острого простатита у мужчин.
Гонорея – ещё одна бактериальная урогенитальная инфекция.
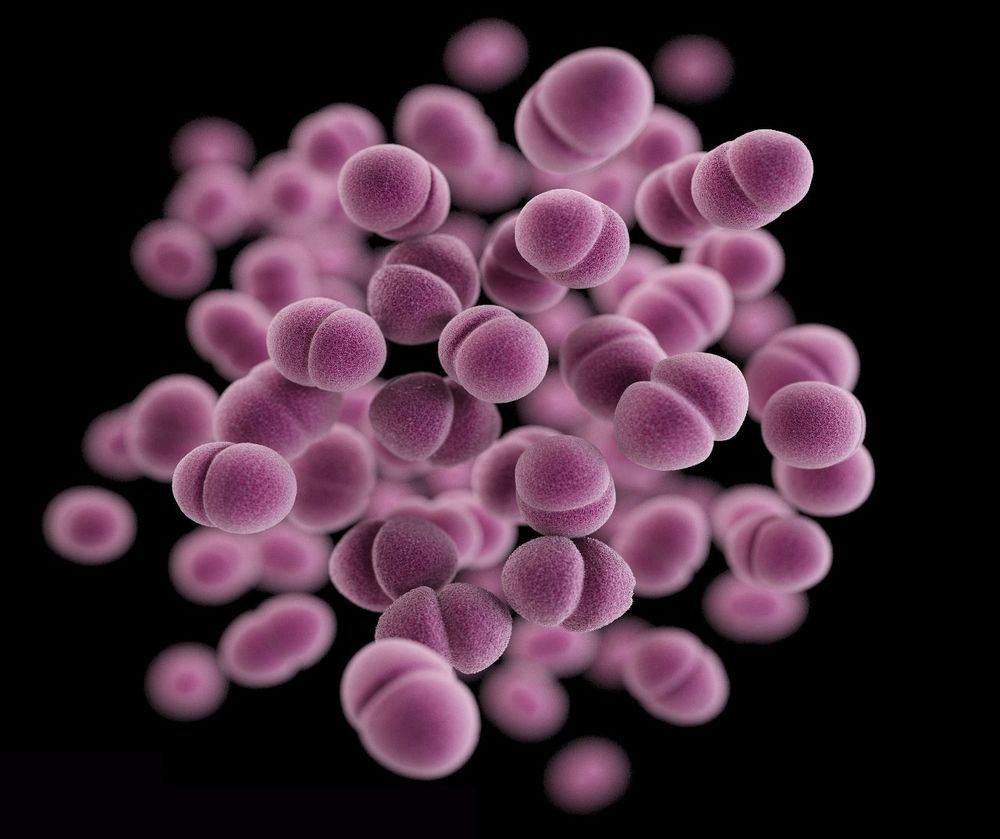
Она может вызывать воспаление структур урогенитального тракта.
А также поражает глаза, ротовую полость, прямую кишку.
Может передаваться новорожденному ребенку от матери.
При длительном течении болезни и переходе её в хроническую форму у некоторых пациентов происходит реактивное воспаление суставов.
Это осложнение также встречается при микоплазмозе и хламидиозе.
Весьма обширную группу составляют вирусные урогенитальные инфекции.
К ним относятся:
- папилломавирусная;
- герпетическая;
- контагиозный моллюск.
Половым путем также передаются некоторые другие заболевания.
Это ВИЧ, цитомегаловирус, некоторые разновидности вирусного гепатита.
Но эти инфекции вызывают поражение не урогенитального тракта, а других органов.
Среди вирусных ЗППП наиболее безобидным является контагиозный моллюск.
Заболевание вызывает исключительно эстетические, но не медицинские проблемы.
На коже половых органов появляются узелки.
Они некрасиво выглядят, но не нарушают функциональность репродуктивной системы.
Эти узелки пропадают сами по себе через несколько месяцев.
При необходимости их можно удалить, обратившись к врачу-дерматовенерологу.
Папилломавирусная инфекция проявляется аногенитальными бородавками.
Это разрастания сосочкового слоя дермы.
ВПЧ опасен тем, что может вызвать рак шейки матки у женщин.

С меньшей частотой он провоцирует онкологические злокачественные новообразования:
- кожи;
- пениса;
- гортани;
- пищевода;
- прямой кишки.
Герпетическая инфекция крайне неприятна для пациента, так как сопровождается появлением болезненных пузырьков.
Это заболевание полностью никогда не излечивается.
Оно время от времени рецидивирует.
У некоторых людей рецидивы случаются через каждые несколько месяцев.
У других это происходит только в периоды сниженного иммунитета.
Грибковая урогенитальная инфекция существует только одна.
Она называется кандидоз.
Существует несколько видов кандид, способных спровоцировать это заболевание.
В 80% случаев возбудителем является Кандида альбиканс.
Патология может развиваться:
- в результате инфицирования при половом акте;
- по причине сниженного иммунитета.
У большинства людей кандида в норме присутствует на половых органах.
Она вызывает воспалительные процессы при снижении иммунитета или в результате длительной антибиотикотерапии.
Причиной также может стать недостаточная гигиена гениталий, так как грибки быстро растут во влажной среде.
Ещё одну урогенитальную инфекцию вызывают трихомонады.
Это простейшие одноклеточные микроорганизмы.
Трихомониаз – самая распространенная на планете половая инфекция.
Женщины страдают ею вдвое чаще мужчин.
Потому что трихомонада в наибольшей степени приспособлена к паразитированию во влагалище.
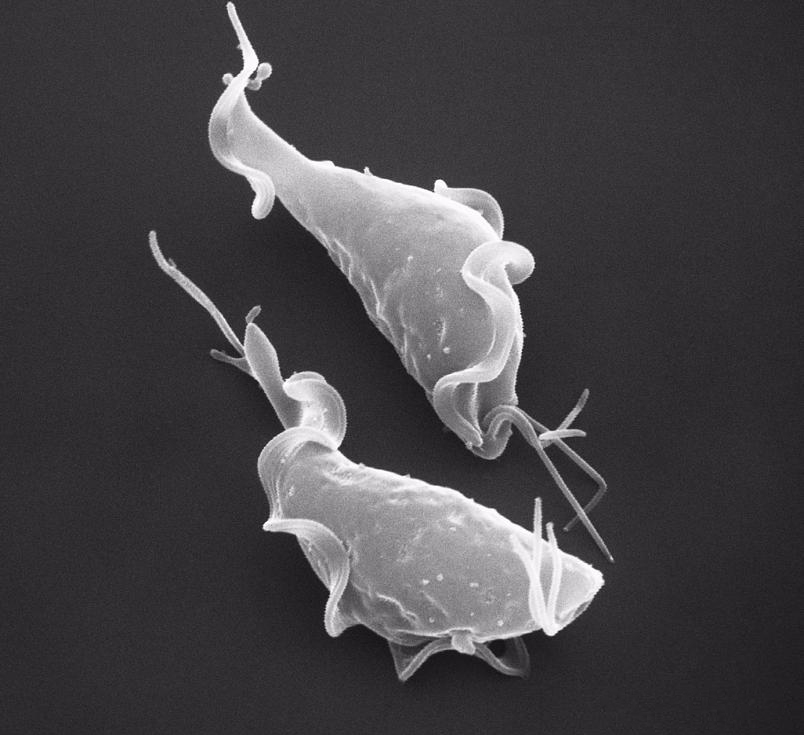
Этот микроорганизм никогда не поражает экстрагенитальные структуры, в отличие от некоторых бактерий.
Но он может распространяться в урогенитальном тракте, вызывая воспаление внутренних репродуктивных органов.
Симптомы урогенитальных инфекций
Большинство заболеваний первично поражают уретру.
У женщин также может воспаляться влагалище и цервикс.
Возникают такие клинические проявления:
- жжение в уретре;
- выделения;
- покраснение;
- боль во время секса.
При сифилитической и герпетической инфекции воспаляются лимфоузлы.
Гонорея отличается тем, что дает обильные гнойные выделения.
Патогномоничным признаком трихомониаза является наличие мелкоточечных кровоизлияний.
Но в целом симптомы разных инфекций урогенитального тракта похожи.
Хотя некоторые из них имеют клинические особенности, самые яркие симптомы, по которым можно заподозрить конкретное заболевание, наблюдаются лишь у 10-20% инфицировавшихся.
Решающее значение в диагностике принадлежит лабораторным тестам.
Тем не менее, ряд заболеваний отличаются от всех остальных.
Вот основные урогенитальные инфекции с нетипичными проявлениями:
- сифилис – на половых органах появляется эрозия на плотном основании, она имеет красный цвет и покрыта серым налетом;
- герпес – появляются пузырьки на половых органах, может увеличиваться температура тела, увеличиваются и болят лимфоузлы;
- папилломавирус – вызывает появление остроконечных кондилом;
- контагиозный моллюск – на коже половых органов появляются узелки с вдавлением в центре, из которого выделяется белая масса;
- кандидоз – ощущается сильный зуд, появляются белые густые налеты и выделения.
Урогенитальные инфекции у мужчин
Большинство заболеваний у пациентов разного пола протекают одинаково.
Но при некоторых патологиях есть отличия.
В случае развития гонококковой инфекции мужчины в большей мере страдают от симптомов этого заболевания.
У них патология почти всегда протекает в острой форме.
Инкубационный период короче, чем у женщин.
Он составляет в среднем 3-4 дня.
А в некоторых случаях может длиться лишь 1-2 дня.
Кандидоз у мужчин имеет свои особенности.
Он протекает в основном в форме баланопостита.
Воспаляется головка пениса.
На ней появляются эрозии и белые налеты.
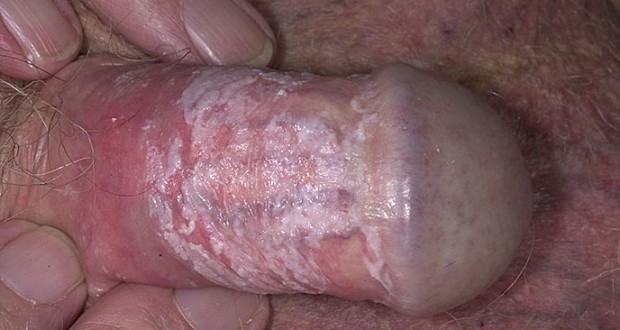
У мужчин гораздо чаще кандидоз развивается как половая инфекция.
То есть, в результате заражения во время секса.
В то же время у пациентов женского пола это обычно эндогенная инфекция.
Она возникает как осложнение антибиотикотерапии или проявляется на фоне иммунодефицита.
Мужчины могут болеть такой урогенитальной инфекцией как гарднереллез.
В то же время она не развивается у женщин, так как для них гарднерелла является частью нормального биоценоза влагалища.
У большинства мужчин гарднерелла при попадании в уретру и на головку член в течение нескольких дней погибает.
У некоторых формируется бессимптомное носительство.
В отдельных случаях возможны воспалительные процессы.
Гарднерелла – основной возбудитель анаэробного баланопостита.
Это заболевание протекает легко у иммунокомпетентных лиц.
Появляется боль, отечность, красные пятна.
При иммунодефиците возможно тяжелое течение заболевания с образованием язв, эрозий и некротическими процессами.
Урогенитальные инфекции у женщин
У пациентов женского пола гораздо чаще заболевания урогенитального тракта протекают без симптомов.
Это касается гонореи, хламидиоза, уреаплазмоза.
А вот трихомониаз у них в большинстве случаев проходит с бурной клинической симптоматикой.
В отличие от мужчин, у которых попадание трихомонады в уретру реже приводит к появлению острой форме воспаления.
Трихомонадная инфекция лучше всего себя чувствует во влагалище.
Поэтому после заражения у женщин появляется выраженная симптоматика.
Появляется боль, зуд, обильные желтые пенистые выделения.
При осмотре отмечается «клубничная шейка матки».
Она красная, с точками кровоизлияний.
У женщин гораздо чаще, чем у пациентов мужского пола, развивается кандидоз.
Воспаляется вульва и влагалище.
Появляется белые густые выделения.
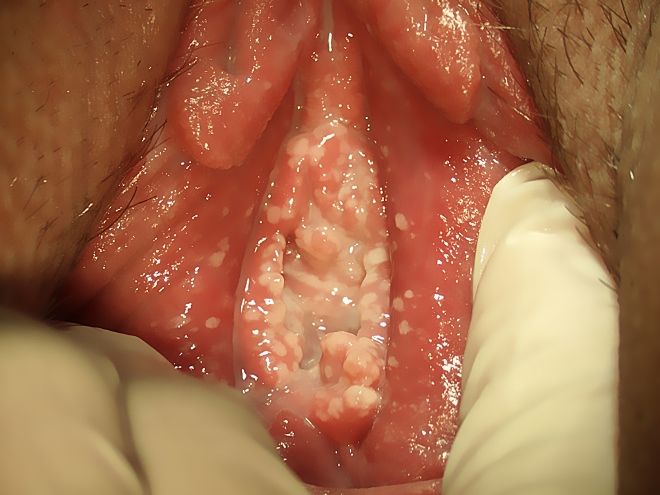
Болезнь часто манифестирует на фоне беременности, снижения иммунитета (даже незначительного) или после приема антибиотиков.
Свои особенности имеет у женщин папилломавирусная инфекция.
Она очень опасна для них, так как вызывает цервикальный рак.
Далеко не все случаи инфицирования ВПЧ заканчиваются формированием злокачественных опухолей.
Тем не менее, рак шейки матки остается одним из основных факторов смертности женщин репродуктивного возраста от онкологических причин.
А 90% случаев этого заболевания обусловлено именно папилломавирусом.
Поэтому в случае заражения этой патологией каждой пациентке требуется наблюдение.
Рак не возникает на пустом месте.
Ему предшествуют предраковые процессы, которые протекают годами.
Их можно успеть вовремя выявить и вылечить, чтобы предотвратить злокачественные онкологические процессы.
Урогенитальные инфекции у беременных
Большинство венерических заболеваний опасны при беременности.
Опасность их состоит в следующем:
- увеличение риска выкидыша;
- повышение вероятности осложнений во время беременности и родов;
- передачи инфекции ребенку;
- послеродовые осложнения у матери.
Большинство инфекционных патологий урогенитального тракта передаются новорожденному.
Это происходит во время родов.
Иногда ребенок уже рождается инфицированным, если заражается внутриутробно.
Чтобы избежать негативных последствий, необходимо на этапе планирования беременности сдавать анализы на инфекции урогенитального тракта.
Если вы не ощущаете никаких симптомов, это ни о чем не говорит.
Многие патологии протекают субклинически.
При этом большинство из них обостряются в период беременности по причине физиологической иммуносупрессии, которая происходит в это время.
Если же урогенитальная инфекция была обнаружена уже после зачатия ребенка, требуется лечение.
Оно проводится на любых сроках.

Исключение составляет кандидоз, который лечится только местными средствами, и трихомониаз – лечение этого заболевания разрешено только со 2 триместра.
При других инфекциях назначаются антибиотики.
Их подбирает только врач, так как многие антибактериальные средства в этот период противопоказаны.
В первую очередь это тетрациклины и фторхинолоны.
В первом триместре запрещены нитроимидазолы.
Диагностика урогенитальных инфекций
Основная цель диагностики состоит в том, чтобы установить вид возбудителя.
Это необходимо для назначения эффективного лечения.
Потому что универсальных антибиотиков от всех инфекций не существует.
Разные микроорганизмы уничтожаются разными препаратами.
Основные анализы на урогенитальные инфекции:
- серологические тесты (анализ крови используется в диагностике сифилиса, реже – других инфекций урогенитального тракта);
- микроскопическое исследование (применимо для выявления гонореи, кандидоза, трихомониаза, почти не используется в диагностике хламидиоза);
- ПЦР на урогенитальные инфекции (самый точный метод, позволяющий обнаружить ДНК бактерий или вирусов);
- культуральные методы – посев материала на питательные среды для выделения живых культур микроорганизмов.
Основным материалом для исследования служит мазок на урогенитальные инфекции.
Его берут из места предполагаемой локализации возбудителя.
Это может быть уретра, влагалище, цервикс, головка члена, элементы сыпи на коже.
Реже проводят обследование на урогенитальные инфекции путем взятия анализа крови.
В ней обнаруживают антитела к инфекционным агентам.
Это основная методика выявления сифилиса.
При других заболеваниях такие исследования на урогенитальные инфекции применяются редко.
Потому что при этом способе нет прямого обнаружения бактерий.
Соответственно, результаты в некоторых случаях бывают ложными.
Основной методикой диагностики остается ПЦР.

Этот метод наиболее точный, быстрый, дает количественные результаты и может использоваться для выявления даже вирусных инфекций.
Возможно одновременное исследование сразу на несколько заболеваний.
Поэтому ПЦР незаменима в диагностике смешанных урогенитальных инфекций.
Лечение урогенитальных инфекций
Главной целью терапии является уничтожение возбудителей воспалительных процессов урогенитального тракта.
Для этого могут применяться:
- антибиотики;
- антимикотики;
- антипротозойные средства;
- противовирусные препараты.
Антибиотики при урогенитальных инфекциях назначаются, если они имеют бактериальное происхождение.
Используются такие препараты:
- при сифилитической инфекции – пенициллины;
- при гонококковой – цефалоспорины;
- уреаплазма, микоплазма, хламидия восприимчивы к макролидам, тетрациклинам, фторхинолонам.
Трихомониаз и гарднереллез лечат производными нитроимидазола.
Назначаются метронидазол или орнидазол.
Грибковые инфекции лечатся миконазолом наружно и флуконазолом внутрь.
При герпесе назначается ацикловир.
Папилломавирусная инфекция лечится иммуномодуляторами, потому что специфическая терапия против этого вируса ещё не разработана.
Также проводится удаление лазером или жидким азотом остроконечных кондилом.
Свечи при урогенитальных инфекциях используются как вспомогательное лечение.
Исключение составляет кандидоз.
От грибка свечи можно ставить без системной терапии.
При всех остальных инфекциях местные формы не позволяют достичь целей этиотропной терапии.
При хронических урогенитальных инфекциях дополнительно зачастую приходится использовать:
- ферменты – для улучшения концентрации антибиотиков в тканях;
- иммуномодуляторы – с целью стимуляции защитных сил организма;
- антисептики – проводится промывание уретры для более эффективного уничтожения бактерий.
Профилактика урогенитальных инфекций
Специфическая профилактика разработана только для папилломавирусной инфекции.
Вакцинацию можно сделать от наиболее опасных (16 и 18 тип), а также наиболее встречаемых (6 и 11 тип) вирусов.
Её делают девочкам подросткового возраста до начала половой жизни.
Чтобы не заразиться другими урогенитальными инфекциями, придется использовать неспецифическую профилактику.

Необходимо:
- не вступать в случайные половые связи;
- не иметь слишком много половых партнеров;
- всегда пользоваться презервативом;
- не вступать в контакты с людьми, имеющими сомнительную репутацию или явные симптомы воспалительного процесса урогенитального тракта.
Экстренная профилактика может быть проведена после незащищенного секса.
Для этого в течение ближайших 2 часов нужно обработать половые органы антисептиками.
Может использоваться Мирамистин или хлоргексидин.
Раствором обрабатывают кожу, вводят его в уретру и влагалище.
Экстренная профилактика также может быть проведена у врача.
Для этого он использует противомикробные препараты, которые вводятся однократно.
При подозрении на урогенитальные инфекции обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.

